Empfehlungen zur Datenmodellierung im Gesundheitswesen
Gesundheitsdaten sind für die medizinische Behandlung und Forschung enorm wertvoll. Sie sind aber nur bei einheitlicher Strukturierung und standortübergreifendem Austausch gut nutzbar. Das Zukunftslabor Gesundheit untersuchte, wie Gesundheitsdaten zielgerichtet modelliert und ausgetauscht werden können.
Daten werden häufig als „neues Gold“ bezeichnet, da sie für unternehmerische Planungen immer wichtiger werden. Eine digitalisierte Wirtschaft benötigt Daten als Grundlage strategischer Entscheidungen. Auch im medizinischen Kontext sind Daten äußerst wertvoll. Ihre Zusammenführung und Auswertung über einzelne Einrichtungen des Gesundheitswesens hinweg bietet – auch im Sinne der Patient*innen – großes Potenzial für eine effiziente Gesundheitsversorgung und -forschung.
Laborwerte, Vitalparameter, Medikationspläne und weitere medizinische Daten helfen dabei, ein ganzheitliches Bild von Patient*innen zu erhalten. So können passgenaue Therapien festgelegt und bisher unbekannte Ursachen für Krankheiten erforscht werden. Damit das gelingt, müssen die Informationen systematisch digital erfasst, zusammengeführt und ausgewertet werden.
Hier kommen Datenmodelle ins Spiel: Datenmodelle sind strukturierte Beschreibungen von Daten, ihrer Eigenschaften und Beziehungen, damit sie einheitlich gespeichert, verarbeitet und ausgetauscht werden können. Die Schaffung solcher Strukturen, also die Datenmodellierung, erfolgt auf verschiedenen Ebenen: Die fachliche Ebene definiert, welche Informationen (z. B. Blutdruck, Atemfrequenz, Körpergröße oder Allergien) vorhanden sind, welche Bedeutung sie haben und in welcher Beziehung sie zueinander stehen. Die logische Ebene beschreibt die formale Struktur dieser Informationen (z. B. Datenobjekte, Attribute, Tabellen, Schlüssel). Auf der technischen Ebene erfolgt schließlich die konkrete technische Umsetzung und damit die Speicherung der Daten.
Für die Modellierung von Daten können verschiedene, bereits existierende Standards verwendet werden. Solche Standards ermöglichen die einheitliche maschinelle Verarbeitung (Syntax) und Interpretation der Daten (Semantik) über verschiedene Systeme und Standorte hinweg. Abhängig vom Anwendungsfall muss der passende Modellierungsstandard gewählt werden. Es gibt jedoch zahlreiche nationale und internationale Standards und es fehlt ein Überblick, welcher Standard für welchen Einsatzzweck am besten geeignet ist.
Deshalb arbeiten die Forschenden des Zukunftslabors Gesundheit an einer Empfehlung für die Modellierung von Gesundheitsdaten. Sie führten eine Literaturrecherche durch, sprachen mit Expert*innen über Best Practices in der praktischen Modellierung und versandten eine Online-Umfrage an verschiedene Akteur*innen des Gesundheitswesens. In ihrer Auswertung kamen sie zu folgenden drei Kernergebnissen.
Erstens gibt es verschiedene Standards für Informations- und Datenmodelle. Informationsmodelle beschreiben die konzeptuelle/fachliche Ebene, Datenmodelle beziehen sich auf die technische Ebene. Ein häufig genutzter Modellierungsstandard mit dem Fokus auf Datenaustausch und Interoperabilität (also die Fähigkeit unterschiedlicher IT-Systeme, Daten einheitlich zu verstehen, auszutauschen und weiterzuverarbeiten), ist „Health Level 7 – Fast Healthcare Interoperability Resources“ (HL7 FHIR). Weitere bekannte Modellierungsstandards sind „Observational Medical Outcomes Partnership“ (OMOP) und „open Electronic Health Record“ (openEHR). Diese drei Standards werden international sehr häufig eingesetzt. Darüber hinaus gibt es zahlreiche weitere Standards, die die Forschenden ebenfalls betrachteten.
Zweitens sind die Anwendungsfälle für die Modellierung von Gesundheitsdaten sehr komplex. Die Wahl eines geeigneten Standards hängt von der Nutzung und den spezifischen Anforderungen ab. Zum Beispiel eignet sich HL7 FHIR besonders für den Datenaustausch zwischen Institutionen und über Ländergrenzen hinweg, die Daten können jedoch nicht direkt und einfach für Analysen genutzt werden. OMOP legt den Fokus auf institutionsübergreifende Analysen, Datenaustausch und Speicherung erfolgen hier jedoch nicht zentral. openEHR hat den Vorteil, Modelle effizient wiederverwenden zu können, allerdings muss für diesen Standard eine entsprechende openEHR-Infrastruktur etabliert werden. Wie an diesen Beispielen skizziert, haben alle Modellierungsstandards Stärken und Schwächen. Ihr Einsatz ist immer zweck- und zielgebunden.
Drittens hängt die Auswahl auch von menschlichen, informationstechnischen und organisatorischen Faktoren ab: Die Anwender*innen müssen das Ziel der Modellierung, die Anforderungen des Anwendungsfalls und die Eigenschaften der verschiedenen Modellierungsstandards kennen (menschliche Faktoren). Zudem ist die Nutzung von Synergieeffekten (z. B. durch die Verwendung eines Standards in mehreren Projekten) und die Verfügbarkeit der entsprechenden Tools (informationstechnische Faktoren) zu berücksichtigen. Darüber hinaus können Vorgaben des Fördergebers oder der Organisation (organisatorische Faktoren) die Wahl des Standards beeinflussen.
Es gibt nicht den einen ‚richtigen‘ Standard. Je nach Anwendungsfall sollte geprüft werden, welche Standards sich am besten eignen. Deshalb haben wir zur Praxis der Anwendung und Auswahl von Modellierungsstandards geforscht. Mit unseren Ergebnissen wollen wir Forschungsteams bei ihrer Entscheidung unterstützen, damit sie die Modellierung effizient, interoperabel und zukunftsfähig gestalten können.“

Medizinische Hochschule Hannover, Peter L. Reichertz Institut für Medizinische Informatik
Die Auswertung der Online-Umfrage ergab zudem, dass eine klare Governance, also die Festlegung von Strukturen, Prozessen und Regeln innerhalb einer Organisation oder eines Forschungsverbundes, für den Einsatz von Modellierungsstandards hilfreich ist. Diese Governance muss einen flexiblen Einsatz von Standards ermöglichen: Forschungsinstitute, die Teil eines größeren Forschungsverbundes sind, müssen die Vorgaben ihres Instituts einhalten können, auch wenn für den Forschungsverbund übergeordnete Rahmenbedingungen gelten.
Die Forschenden des Zukunftslabors Gesundheit erstellten folgende Abbildung, um eine Übersicht über den Modellierungsprozess zu visualisieren:
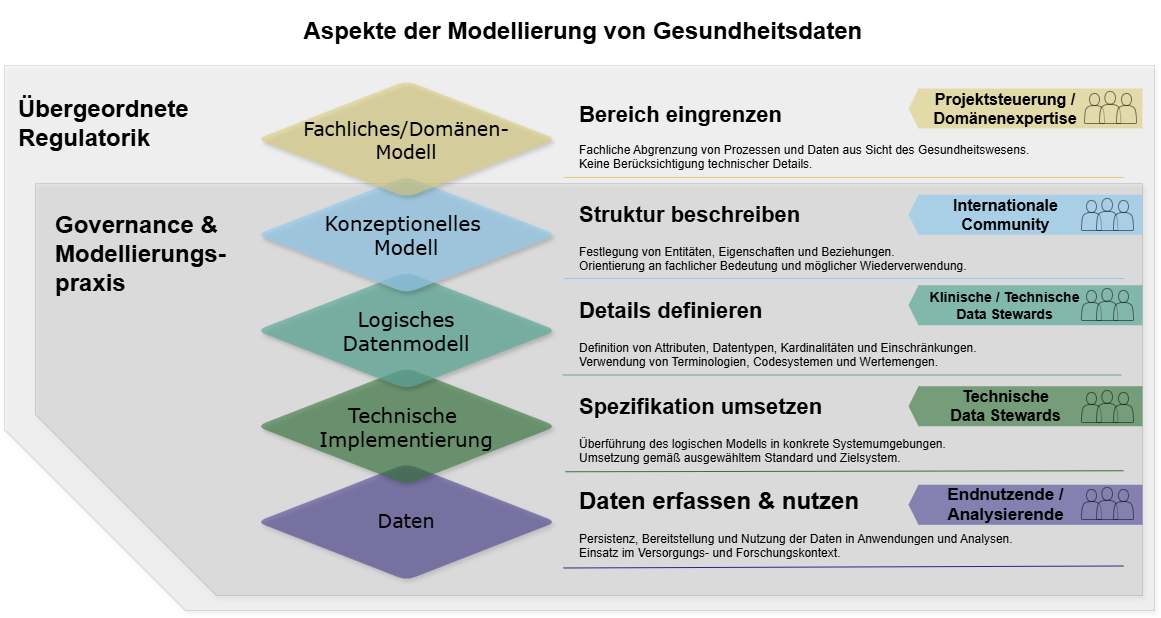
Die Abbildung zeigt, dass der Modellierungsprozess von fachlichen Anforderungen über strukturierte, standardisierte hin zu technisch implementierten Datenmodellen führt. Diese Modelle werden in Systemen verwendet, um Daten zu speichern und sie damit für den jeweiligen Anwendungszweck, sei es Versorgung und/oder Forschung, nutzbar zu machen. Der Prozess wird durch die geltenden Rahmenbedingungen, beteiligten Personen(-gruppen) und technischen Spezifikationen gesteuert und beeinflusst.
Viele Akteur*innen im Gesundheitswesen – von Universitätskliniken, Forschungsverbünden hin bis zu Systemherstellern – bauen gerade ihre intern verwendeten Systeme aus, um Interoperabilität und zukünftigen Datenaustausch zu ermöglichen. Genau deshalb ist unsere Betrachtung der Modellierung von Gesundheitsdaten derzeit wertvoll: Sie gibt Orientierung, was beachtet werden muss, damit dieser Ausbau zukunftsfähig gelingt.

Universitätsmedizin Göttingen, Institut für Medizinische Informatik
Ansprechpartnerin für redaktionelle Rückfragen:
Kira Konrad B. A.
Marketing & Kommunikation
Zentrum für digitale Innovationen Niedersachsen (ZDIN)
Niedersachsen.next GmbH
Schiffgraben 22-28
30175 Hannover
E-Mail: kira.konrad@zdin.de
www.zdin.de